
Το εικονικό φάρμακο (placebo) είναι μία αδρανής ουσία η οποία χορηγείται σε συνδυασμό ή όχι με ένα φάρμακο έτσι ώστε να ελεγχθεί η αποτελεσματικότητα του φαρμάκου σε μία νόσο κατά τη διάρκεια μιας κλινικής μελέτης. Η λέξη προέρχεται από τη λατινική γλώσσα (placere), που σημαίνει “ευχάριστος” ή “[αυτό] μπορεί να ευχαριστήσει” και παλιά υπονοούσε ότι το placebo βοηθούσε τον ασθενή χωρίς κανένα επιστημονικό υπόβαθρο. Παρ’ όλα αυτά, σε πολλές μελέτες παρατηρήθηκε ότι και το ίδιο το placebo μπορεί να παρουσιάσει θεραπευτική δράση, βασιζόμενο κυρίως σε δύο ψυχο-βιολογικούς μηχανισμούς: την προσδοκία (expectation) και τη μάθηση (conditioning) του ασθενούς όσον αφορά τη θεραπεία, το θεραπευτικό περιβάλλον και τη σχέση του με το θεράποντα ιατρό.
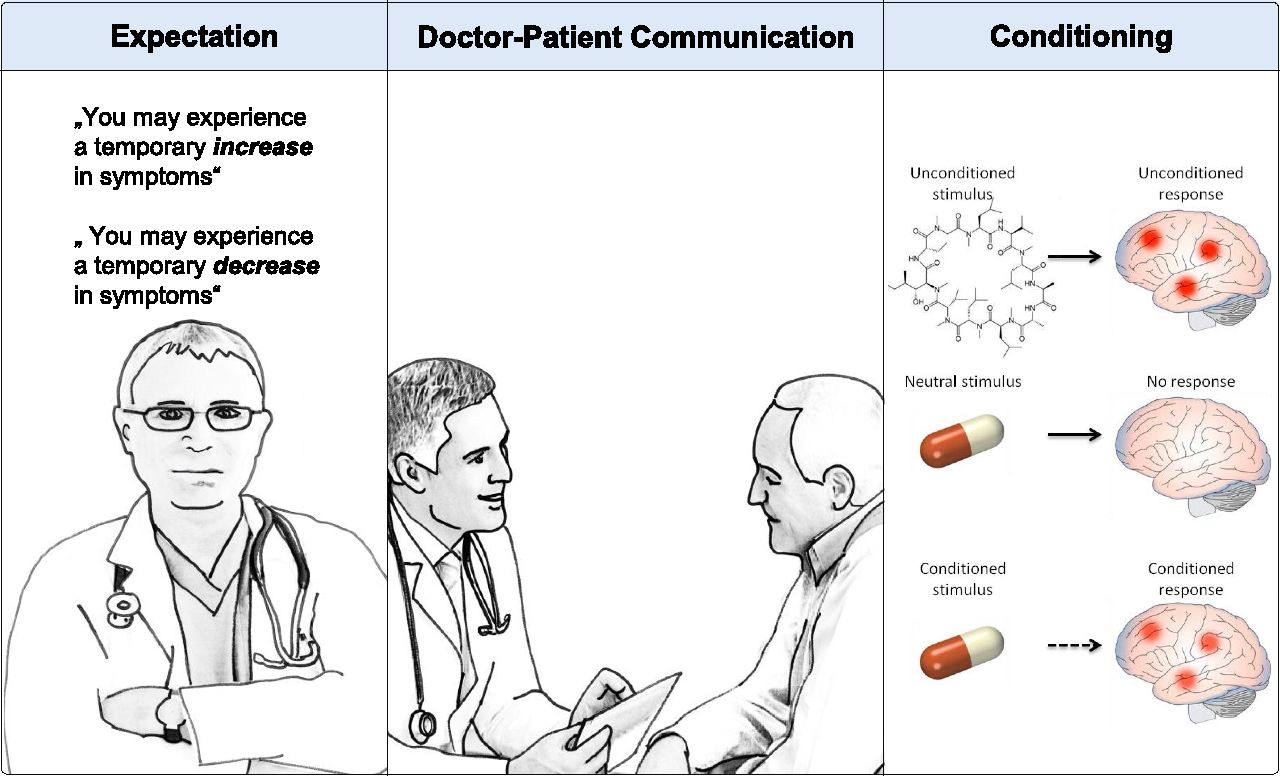
Η θεραπευτική δράση του placebo, όπως και του αντιθέτου του nocebo (αρνητικές επιδράσεις στη θεραπεία), έχει αρχίσει να απασχολεί αρκετά την επιστημονική κοινότητα με αποτέλεσμα την εκθετική αύξηση του αριθμού των μελετών γύρω από τα φαινόμενα αυτά μέσα στα τελευταία 50 χρόνια.
Μία εντυπωσιακή μελέτη που δημοσιεύθηκε το 2016 στο περιοδικό Pain κατέληξε στο συμπέρασμα ότι, ακόμα και αν οι ασθενείς γνωρίζουν ότι λαμβάνουν placebo σε συνδυασμό με τη θεραπεία που λαμβάνουν, ο πόνος και η αναπηρία που αυτός προκαλεί μειώνονται κατά περίπου 30%!
Αυτή η τυχαιοποιημένη μελέτη συμπεριέλαβε 97 ασθενείς με χρόνια οσφυαλγία από τους οποίους περίπου το 85-88% λάμβανε ήδη θεραπεία με αντιφλεγμονώδη για την αντιμετώπιση του πόνου. Μετά από την αρχική αξιολόγησή τους από τους ιατρούς, οι ασθενείς ενημερώθηκαν για τη σημασία του φαινομένου placebo και κατόπιν τυχαιοποιήθηκαν σε 2 ομάδες. Η πρώτη ομάδα (Treatment As Usual – TAU) συνέχισε να λαμβάνει την συνήθη θεραπεία ενώ η δεύτερη (Open-label Placebo – OLP) λάμβανε μαζί με τη συνήθη θεραπεία ένα δισκίο το οποίο δεν περιείχε δραστική ουσία και είχε την αναγραφή “placebo”, δύο φορές την ημέρα. Επίσης, και στις δύο ομάδες συστήθηκε να μη γίνει καμία αλλαγή στα φάρμακα, στις δόσεις ή στον τρόπο ζωής τους, ώστε να μην επηρεαστεί καθόλου ο πόνος τους.
Οι ερευνητές αξιολόγησαν τη σοβαρότητα του πόνου και την αναπηρία λόγω πόνου στην αρχή της μελέτης αλλά και μετά από 3 εβδομάδες.
Τελικά, τα αποτελέσματα έδειξαν ότι οι ασθενείς στην ομάδα TAU ανέφεραν μείωση του συνήθους πόνου κατά 9% και του μέγιστου πόνου κατά 16%.
Όμως αυτό που εντυπωσιάζει είναι ότι στην άλλη ομάδα (OLP), στην οποία οι ασθενείς γνώριζαν ότι θα λάμβαναν και μία αδρανή ουσία μαζί με τη θεραπεία τους, η μείωση του συνήθους αλλά και του μέγιστου πόνου ανήλθε στο 30% ενώ η αναπηρία λόγω πόνου έπεσε στο 29%!
Οι ερευνητές πιστεύουν ότι οι ασθενείς δεν είναι απαραίτητο να πιστεύουν ότι λαμβάνουν μία αληθινή θεραπεία για να εμφανιστούν φαινόμενα placebo.
Όπως ανέφερε και ο Ted Kaptchuk, ένας από τους συγγραφείς της μελέτης Open-label Placebo και Διευθυντής Μελετών για το Placebo στο Beth Israel Deaconess Medical Center στη Βοστώνη:
Δεν μπορεί κανείς να πετάξει το placebo στα σκουπίδια. Έχει κλινικό νόημα, είναι στατιστικά σημαντικό και ανακουφίζει τους ασθενείς.
Συνάδει με τη λέξη Ιατρική, ως έννοια.
Επιπροσθέτως, άλλες μελέτες δείχνουν ότι τα φαινόμενα αυτά μπορεί να διαρκέσουν για μεγάλο χρονικό διάστημα (περίπου 6 μήνες), κάτι πολύ σημαντικό για ασθενείς που πονούν σε χρόνια βάση (Brinkhaus et al. 2006, Linde et al. 2005, 2007, Melchart et al. 2005, Witt et al. 2005).
Επίσης, η θεραπεία του χρόνιου πόνου φαίνεται ότι επηρεάζεται από τις προηγούμενες θεραπείες που έχουν λάβει οι ασθενείς (Laska & Sunshine 1973) υποστηρίζοντας την εμπλοκή φαινομένων placebo λόγω μάθησης (conditioning) σε ασθενείς με χρόνιο πόνο. Μία άλλη μελέτη από τον Kessner (2013b) έδειξε ότι και οι θετικές αλλά και οι αρνητικές θεραπευτικές εμπειρίες μπορούν να επηρεάσουν την αποτελεσματικότητα των επόμενων θεραπειών. Αυτό δημιουργεί διάφορες επιπλοκές σε ασθενείς με χρόνιο πόνο λόγω του εκτεταμένου ιστορικού αποτυχημένων θεραπειών όσον αφορά την ανακούφισή τους από τον πόνο.
Όλες οι δημοσιεύσεις αυτές σε συνδυασμό με μελέτες που ασχολήθηκαν με τον πόνο στην οστεοαρθρίτιδα, στην οποία οι υπάρχουσες θεραπείες είναι μετρίως αποτελεσματικές, ή τον πόνο λόγω θερμότητας καταλήγουν στο συμπέρασμα ότι τελικά το φαινόμενο placebo είναι πάρα πολύ σημαντικό για τη θεραπευτική βελτίωση του ασθενούς και επηρεάζεται κυρίως από την επικοινωνία του ιατρού με τον ασθενή του.
Έτσι λοιπόν πιστεύω πώς, σύμφωνα με τα δεδομένα αυτά, αν ένας ιατρός διαθέτει στη φαρέτρα του ένα θεραπευτικό εργαλείο (placebo) το οποίο:
- Είναι εύκολο στη χρήση
- Μπορεί να χρησιμοποιηθεί μαζί με οποιαδήποτε προϋπάρχουσα φαρμακολογική θεραπεία
- Δεν έχει ανεπιθύμητες ενέργειες
- Κρατά τον ασθενή χαρούμενο
- και σε μερικές περιπτώσεις χρόνιου πόνου μειώνει τον πόνο κατά 30%
έχει ΚΑΘΕ λόγο να το χρησιμοποιεί!




